Riassunto
Introduzione. Lo scopo di questo studio è stato quello di valutare il risultato estetico di impianti monocomponenti in zirconia, inseriti nei settori frontali dei mascellari.
Materiale e metodi. In questa serie di casi sono stati valutati i risultati clinici di 12 impianti in zirconia posizionati in zone ad alta valenza estetica di 8 pazienti. Per ogni impianto è stato valutato il “Pink Esthetic Score” (PES), la percentuale di sopravvivenza implantare e lo stato di salute dei tessuti perimplantari.
Risultati. Il survival rate implantare è stato pari al 100%. Il parametro PES ha dato un valore pari a 7,5±1 su un valore massimo di 10 e in tutti i soggetti è stato riscontrato un ottimo controllo di placca domiciliare con indici di infiammazione nella norma.
Conclusioni. Nei limiti di questo studio, gli impianti monocomponenti in zirconio sembrano dare ottimi risultati sia per quanto riguarda l’estetica sia per il mantenimento dei tessuti molli perimplantari.
Summary
Evaluation of perimplant soft tissues around monophasic zirconia dental implants using the Pink Esthetic Score: a preliminary clinical study.
Aim. The goal of this study was to evaluate the esthetic results of monophasic zirconia dental implants, placed in anterior areas of the jaws.
Materials e methods. In this case series study, have been assessed the clinical results of 12 zirconia implants placed in areas with high esthetic value of 8 patients. For each implant was rated the “Pink Esthetic Score” (PES), the percentage of survival and the health of peri-implant tissues.
Result. The implant survival rate was 100%. The parameter PES has given a value of 7.5 ± 1 and all subjects have shown an excellent plaque control with indices of inflammation in the norm.
Conclusions. Within the limits of this study, the zirconia dental implants seem to give excellent results as regards both the esthetics and the maintenance of the peri-implant soft tissues.
La terapia implantare del paziente parzialmente edentulo è divenuta una metodica di trattamento ben consolidata soprattutto nei settori estetici dove ormai ha raggiunto alti livelli di predicibilità in termini di successo. Numerosi studi1-5 hanno, infatti, valutato l’efficacia dell’utilizzo di impianti posizionati in zona estetica riportando percentuali di sopravvivenza e di successo assolutamente comparabili a quelle riscontrate per impianti inseriti in altre zone dei mascellari.
L’evoluzione delle tecniche chirurgiche, quali le tecniche “flapless”, gli impianti post-estrattivi immediati con protesizzazione immediata/differita, per cercare di ridurre i tempi tecnici della riabilitazione dei pazienti soprattutto nel caso di mono/pluri-edentulie in area a elevato interesse estetico, ha portato risultati sovrapponibili in termini di percentuali di sopravvivenza implantare sia nel medio che nel lungo periodo rispetto alla tecnica tradizionale bifasica6-8. Nonostante il conseguimento dei criteri di successo implantare descritti da Branemark, qualche volta si possono verificare delle complicanze quali, ad esempio, la trasparenza grigiastra a causa della contrazione dei tessuti molli perimplantari riscontrabile sia a breve che a lungo termine o, addirittura, la loro retrazione con esposizione dell’anima di metallo del manufatto protesico o del colletto implantare e che portano inevitabilmente a un insuccesso in termini di risultato estetico soprattutto nei soggetti con biotipo gengivale sottile9.
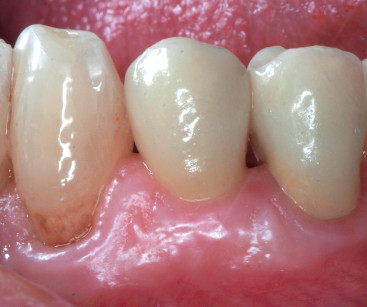
In letteratura sono presenti pochi lavori che hanno avuto come scopo quello di valutare gli impianti posizionati nel settore anteriore da un punto di vista puramente estetico6,7,10-23. Mentre alcuni di questi lavori10,18,20,24 hanno posto grande enfasi sull’altezza della linea del sorriso dei pazienti in rapporto alla linea estetica, altri studi11,25-27 hanno dato particolare importanza alla presenza/assenza della papilla interprossimale dopo la terapia implantare.
Il volume occupato dalla papilla interprossimale è stato valutato25 utilizzando una scala di valori con un range da 0 a 4 punti, dove con un valore pari a 0 si intendeva la completa mancanza di tessuto interprossimale e con un punteggio pari a 4 la presenza di un tessuto papillare iperplastico. Recentemente sono stati proposti altri metodi di analisi per oggettivare i criteri di valutazione estetici che prendono in considerazione sia l’aspetto dei tessuti molli perimplantari sia l’integrazione del manufatto protesico con i tessuti molli e con gli elementi dentali adiacenti28-32.
Furhauser29 nel 2005 ha proposto una metodica di analisi estetica che prende il nome di Pink Esthetic Score (PES), incentrata essenzialmente sull’aspetto dei tessuti molli perimplantari e che valutava non solo la presenza/assenza della papilla interprossimale, ma anche la qualità del tessuto perimplantare nel suo complesso (la convessità del tessuto in corrispondenza dell’impianto, il profilo di emergenza del manufatto protesico in relazione al tessuto marginale, il colore e l’aspetto del tessuto perimplantare). Il punteggio varia tra 0-2 per ogni parametro per un totale massimo pari a 14 punti. Belser et al. nel 200932 ha proposto di ridurre i parametri PES a 5 punti essenziali cui associare il “White Esthetic Score” (WES) riguardante dei parametri valutativi del manufatto protesico. Scopo di questo lavoro è stato quello di valutare tramite il PES proposto da Belser il risultato estetico di impianti monofasici in zirconio posizionati nei settori frontali del mascellare superiore e inferiore.
Materiali e metodi
In questo studio sono stati valutati complessivamente 12 impianti monofasici in zirconio posizionati in aree monoedentule ad alta valenza estetica di 8 pazienti (6 maschi e 2 femmine) afferenti al reparto di Implantologia dell’U.O. dell’IRCCS Fondazione Policlinico, Ospedale Maggiore Ca’ Granda, Università degli Studi di Milano.
Sistema implantare
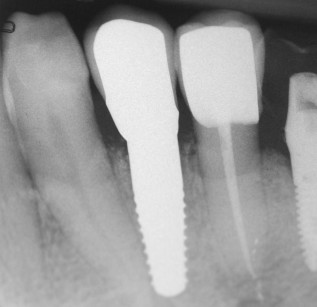
In questo studio sono stati utilizzati impianti monofasici in zirconio a superficie sabbiata (White-SKY, Bredent Medical, Senden, Germania) (Figure 1-3).
L’ossido di zirconio è un materiale ceramico ad alta resistenza, derivato dalla depurazione del biossido di zirconio e del silicato di zirconio.
Il processo di sinterizzazione avviene con l’iniezione di silice di zirconio (particelle di ZrSiO2) in una fiamma a plasma: la silice di zirconio fonde e si dissocia in ZrO2 e SiO; nella parte più fredda della camera al plasma il ZrO2 si consolida dapprima in forma dendritica e l’ulteriore raffreddamento porta poi al consolidamento della silice come agglomerante vetroso dei dendriti dell’ossido di zirconio.
Valutazione estetica
Il risultato estetico è stato valutato da un singolo osservatore, diverso sia dal chirurgo che dal protesista, prendendo in considerazione il Pink Esthetic Score (PES) e riadattandolo come suggerito da Belser nel 2009 (PES)32.
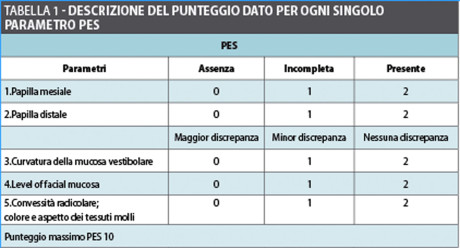
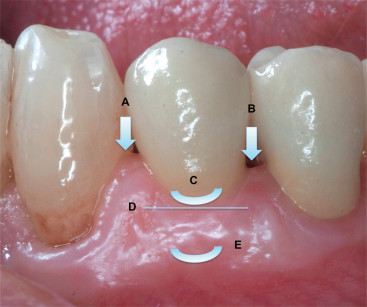
I parametri PES valutati sono stati (Figura 4): (A-B) la presenza/essenza della papilla interprossimale; (C) la festonatura del margine gengivale in corrispondenza dell’impianto; (D) la posizione del tessuto marginale; (E) il colore; (F) l’aspetto del tessuto perimplantare.
Per ciascun parametro è stato dato un punteggio crescente da 0 (valore minimo) a 2 (valore massimo) come descritto nella Tabella 1.
A un punteggio inferiore a 6 corrisponde un’estetica non accettabile, mentre un punteggio compreso tra 6-8 indica un risultato estetico soddisfacente; un punteggio PES superiore a 9 è indice di un’estetica eccellente.
Valutazione dei tessuti molli perimplantari
Per ciascun impianto sono stati rilevati dallo stesso operatore, tramite l’utilizzo di una sonda parodontale millimetrata, i seguenti parametri: l’indice di placca modificato (mPI), l’indice di sanguinamento modificato (mBI) e la profondità di sondaggio (PD).
Analisi statistica
I dati, sia per quanto riguarda la percentuale di successo implantare sia relativi alla valutazione estetica, sono stati espressi come valore medio e deviazione standard.
Risultati
Presso il reparto di Implantologia, Clinica Odontoiatrica IRCCS Fondazione Policlinico, Ospedale Maggiore Ca’ Granda, Università degli Studi di Milano, sono stati valutati complessivamente 12 impianti monofasici in zirconia parzialmente stabilizzata con ittrio, posizionati in aree ad alta valenza estetica di 8 pazienti (6 maschi e due femmine) di età media pari a 54 anni (range 36-72). Suddividendo quindi gli impianti valutati in base alla sede, 8 sono stati posizionati nel mascellare superiore (5 impianti in zona incisiva e 3 in zona premolare) e 4 nella mandibola (2 a livello degli incisivi e 2 a livello dei premolari).
Il periodo di osservazione medio degli impianti è stato pari a 13.5±2.4 mesi di carico protesico con un range compreso tra 10 e 16 mesi.
Tutti gli impianti posizionati sia nella mandibola che nel mascellare superiore si sono perfettamente osteointegrati e in nessun caso si è assistito a fallimento con una percentuale di successo cumulativa pari al 100%.
Per quanto riguarda i parametri clinici, abbiamo preso in considerazione l’indice di sanguinamento (mBI) e di placca (mPLI) perimplantari modificati secondo Mombelli42 e la profondità di sondaggio (PD). Degli impianti inseriti nella mandibola, 2 non presentavano sanguinamento al sondaggio, 2 solamente mesiale; per quanto riguarda gli impianti inseriti nel mascellare superiore, 2 non presentavano sanguinamento al sondaggio, 4 presentavano sanguinamento unicamente distale e 2 solamente mesiale.
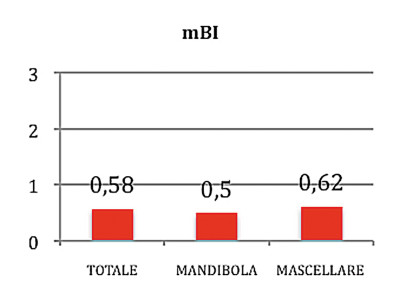
L’indice di sanguinamento è stato complessivamente pari a mBI=0.58±0.51; considerando solamente gli impianti posizionati in mandibola è stato pari a mBI=0.5±0.58, relativamente agli impianti posizionati nel mascellare superiore è stato pari a mBI=0.62±0.52 (Grafico 1).
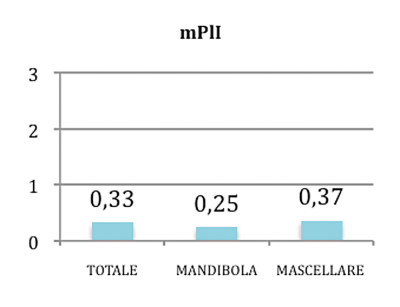
Per quanto concerne l’indice di placca perimplantare, abbiamo ottenuto complessivamente, un valore medio di mPLI=0.33±0.5.
Per quanto riguarda gli impianti inseriti nella mandibola, il valore medio è stato pari a mPLI=0.25±0.5 mentre nel mascellare superiore essi presentavano un valore medio pari a mPLI=0.37±0.52 (Grafico 2).
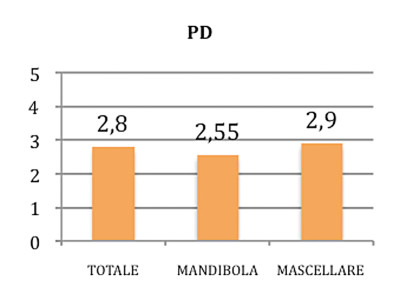
La profondità di sondaggio media complessiva degli impianti è stata pari a PD=2.8±0.37 mm, nello specifico pari a 2.9±0.38 mm nel mascellare superiore e a 2.55±0.07 mm nella mandibola (Grafico 3).
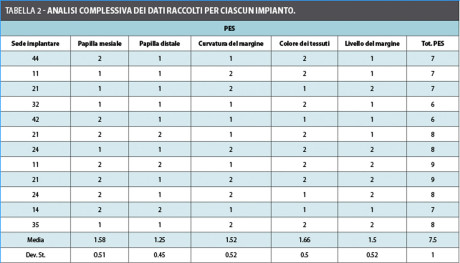
Per quanto riguarda il PES, la presenza della papilla mesiale e distale ha ottenuto un punteggio medio pari rispettivamente a 1.58±0.51 e a 1.25±0.45; la festonatura e la posizione del margine dei tessuti molli in relazione al margine del restauro protesico hanno raggiunto un punteggio pari a 1.5±0.52 per entrambi i parametri; infine, il colore dei tessuti molli è stato pari a 1.66±0.5 per un totale complessivo PES pari a 7.5±1.
Discussione
Questo studio clinico preliminare presenta i risultati estetici di 12 impianti singoli inseriti nel mascellare anteriore in base al concetto del posizionamento precoce con protesizzazione immediata e carico differito. La percentuale cumulativa di sopravvivenza da noi riscontrata è stata pari al 100% a distanza di circa 13,5 mesi. In letteratura gli studi clinici condotti su impianti in zirconia sono di numero molto limitato e piuttosto recenti, per cui anche il follow-up riportato è relativamente a breve termine.
Inoltre, si tratta prevalentemente di case report e case series e di pochissimi studi di coorte retrospettivi. Nel 2004 Kohal33 riportò un caso di sostituzione di un incisivo mascellare con un impianto in zirconia prodotto “su misura”, partendo da un modello in resina acrilica fabbricato secondo le caratteristiche anatomiche del sito ricevente, che venne scannerizzato e riprodotto in zirconia per fresatura. Al posizionamento implantare furono associate procedure di GBR e dopo una guarigione di 6 mesi fu cementato un abutment in zirconia e protesizzato con una corona in zirconia.
Nello stesso anno Voltz e Blatsche34 pubblicarono il caso di un paziente in cui furono inseriti 8 impianti in zirconia monoblocco. Durante il periodo di guarigione (6 mesi) il soggetto dovette portare uno splint protettivo 24 ore al giorno, e gli impianti furono in seguito protesizzati con corone in zirconia.
In seguito in un altro lavoro gli stessi Autori35 riportarono i dati relativi all’inserimento di 66 impianti in zirconia con follow-up clinico tra 2 e 5 anni. Al momento della protesizzazione (6 mesi dalla chirurgia per il mascellare superiore, 4 per la mandibola) il 98% degli impianti risultò stabilmente osteointegrato, e nel periodo successivo di osservazione non si verificarono né mobilizzazione, né infiammazione dei tessuti molli.
All’esame radiografico digitalizzato si dimostrò una buona densità ossea perimplantare nel 97,5% dei casi. Uno studio clinico retrospettivo di Mellinghoff36 riportò una sopravvivenza del 93% a 12 mesi in 189 impianti in zirconia Z-Lock 3 (Z-System, Konstanz, Germania) in 71 pazienti. Di questi, 53 impianti erano stati protesizzati al momento della pubblicazione dei dati. Il fallimento implantare si verificò in fase di guarigione per 9 impianti, mentre 1 si fratturò a una settimana dalla protesizzazione. Un case series di Oliva37 riportò la performance clinica su 36 pazienti di 100 impianti in zirconia monoblocco (CeraRoot, Barcelona, Spain) con 2 diverse superfici (di cui una rivestita con particelle di zirconia) e 5 differenti disegni implantari in base alla sede dove dovevano essere utilizzati.
Dove possibile le fixture vennero posizionate transmucose con tecnica flapless (50 impianti), alcune furono inserite in siti post-estrattivi immediati e in 33 casi si associarono tecniche rigenerative. Gli impianti inseriti in zone estetiche e con buona stabilità primaria vennero provvisionalizzati immediatamente con una leggera infra-occlusione, mentre dove il torque di inserzione era più basso il restauro provvisorio fu collegato agli elementi dentari adiacenti. La protesizzazione definitiva fu completata a 4 mesi dalla chirurgia (8 se con procedure rigenerative) con corone in zirconia o ceramica pressofusa tenute in leggera infraocclusione secondo l’intento degli Autori di compensare l’elasticità del legamento parodontale.
A 12 mesi furono fatte le radiografie di controllo. I parametri clinici di successo valutati sono stati l’assenza di dolore alla percussione e di sanguinamento al sondaggio, la mancanza di infiammazione, l’assenza di mobilità e di radiotrasparenza. Solo 2 impianti fallirono, entrambi in pazienti con altezza crestale residua inferiore a 5 mm che si mobilizzarono precocemente. Gli Autori conclusero che gli impianti in zirconia con superficie ruvida possono rappresentare una valida alternativa a quelli in titanio. In un altro studio retrospettivo di Lambrich38 si confrontò la sopravvivenza di 127 impianti in zirconia monoblocco rispetto a 234 impianti in titanio con superficie ruvida in 124 pazienti con un periodo di osservazione medio di 21,4 mesi. Fallirono 1 impianto in zirconia inserito in mandibola (97,2%) e 10 impianti nel mascellare superiore (84,4%) – a causa, secondo gli Autori, della poca stabilità primaria in siti con bassa qualità ossea e per il carico prematuro – tutti durante il periodo di guarigione o nei primi 6 mesi dal carico.
La sopravvivenza delle fixture in titanio fu invece del 98,4% nel mascellare superiore e 97,2% in mandibola. Non furono riportate informazioni circa la frattura implantare come causa di fallimento. Più recentemente sono stati pubblicati diversi case reports39-41 su impianti in zirconia con superficie mordenzata con disegno implantare a contorni festonati. I dati attualmente in possesso degli Autori e non ancora pubblicati con follow-up clinico a 5 anni riportano un rateo di successo del 95% e assenza di frattura e perdita ossea. Nelle conclusioni gli Autori suggeriscono l’impiego di impianti in zirconia che non necessitino di una preparazione protesica, per evitare di comprometterne la resistenza meccanica a lungo termine.
L’unico studio clinico prospettico su impianti in zirconia monoblocco è in fase di completamento presso l’università di Friburgo, Germania, Dipartimento di protesi. Questo studio, non ancora presente in letteratura, riporta di una sopravvivenza media del 96,6% a 1 anno come anticipato dagli Autori43. In una recente revisione sistematica della letteratura44 è stato sottolineato come purtroppo il valore scientifico degli studi clinici sugli impianti in zirconia presenti in letteratura sia molto limitato per l’elevato rischio di bias e perché nella maggior parte di essi non viene fornita la metodologia di studio (criteri di inclusione ed esclusione, posizione degli impianti, rimodellamento osseo radiografico, salute dei tessuti perimplantari, tipo di ricostruzione protesica ecc.).
Come conseguenza di ciò, la conclusione è che la zirconia ha il potenziale per essere considerata un materiale implantare eccellente, ma ancora nessuno studio clinico è in grado di supportare quest’affermazione.
Per quanto riguarda, invece, il risultato estetico oggetto principale del nostro studio, abbiamo osservato valore PES pari a 7.5, indice di un’estetica assolutamente soddisfacente seppur non superlativa. Questo dato a nostro avviso non è sorprendente, perché il PES è principalmente influenzato dall’anatomia locale e dalla procedura chirurgica utilizzata per rigenerare i difetti ossei abitualmente presenti in siti implantari post-estrattivi. Lo “skill” del terapeuta pertanto svolge un ruolo fondamentale nel risultato estetico dei tessuti molli perimplantari.
Nessuno dei 12 impianti singoli ha dato valori <6, il che conferma l’alta predicibilità del protocollo chirurgico utilizzato in questo studio. L’obiettivo principale del protocollo chirurgico utilizzato è stato quello di aumentare la parete vestibolare per dare un sostegno esteticamente gradevole alla festonatura dei tessuti molli, in modo da evitare possibili recessioni post-operatorie. Le tre variabili PES che indicano la curvatura e il livello del margine e il colore del tessuto perimplantare hanno mostrato i punteggi più alti (punteggio medio rispettivamente di 1.5, 1.5 e 1.67 ), indicando che tale obiettivo è stato raggiunto con alta predicibilità. I punteggi riferiti alle papille, mesiale e distale (punteggio medio di 1.58 e 1.25 rispettivamente) sono stati un po’ meno favorevoli.
Tuttavia, l’altezza delle papille interimplantari dipende principalmente dall’altezza e dal livello osseo delle superfici radicolari adiacenti, come ben dimostrato in due studi clinici7,25. Se prendiamo in considerazione lo stato parodontale dei soggetti di questo studio prima del posizionamento degli impianti, in realtà osserviamo che la maggior parte (6 su 8) presentava sondaggi parodontali positivi in diverse zone della bocca, tra cui anche a carico dei denti adiacenti ai siti destinati al trattamento implantare.
Pertanto i bassi valori PES riferiti alla presenza o meno della papilla interimplantare non devono sorprendere. Tuttavia prima, durante e dopo la terapia implantare i pazienti sono stati sottoposti a cicli di igiene orale professionale e tutti presentavano un buon controllo di placca domiciliare (PI medio pari a 0.38) con un sondaggio perimplantare non patologico (PD medio pari a 2.8 mm) e senza segni clinici di infiammazione in atto in quasi tutti i siti perimplantari sondati (BI medio pari a 0.75).
Per quanto riguarda la letteratura, non ci sono studi che riguardino il raggiungimento e il mantenimento del risultato estetico nel breve-medio-lungo termine né con impianti in zirconio né con altre tipologie di impianti con superfici tradizionali.
Esistono, in effetti, solamente studi pilota che hanno proposto diversi protocolli di valutazione estetica, e nel nostro lavoro abbiamo deciso di seguire quello che a nostro avviso prendeva in considerazione più parametri, in modo tale da poter avere dei valori i più obiettivi possibili.
Conclusioni
Entro i limiti del nostro studio, per quanto riguarda i dati inerenti la percentuale di sopravvivenza degli impianti in zirconio posizionati in aree ad alta valenza estetica, possiamo concludere che i dati riportati nel nostro studio sono assolutamente confortanti sebbene il numero di impianti da noi osservati sia ancora limitato, così come il periodo di controllo.
La stessa cosa si può affermare per quanto riguarda la valutazione estetica che ha dato risultati soddisfacenti con valori assolutamente comparabili con quelli riportati in letteratura. Tuttavia sono necessari ulteriori studi con un numero di impianti maggiore e un follw-up a lungo termine che possa fornire le reali potenzialità di questa sistematica in area estetica, sia dal punto di vista di percentuali di sopravvivenza, sia per quanto riguarda il mantenimento del risultato estetico nel tempo.
Corrispondenza
Giovanni Corrocher
Reparto di Implantologia, U.O.
di Odontoiatria, IRCCS Fondazione Policlinico, Ospedale Maggiore Ca’ Granda
Via della Commenda 10 – 20122 Milano
gcorrocher@libero.it
• Andrea Enrico Borgonovo1
• Giovanni Corrocher2
• Rachele Censi2
• Marcello Dolci2
• Virna Vavassori2
1Professore a contratto presso la Scuola di Specialità
in Chirurgia Odontostomatologica, Università degli Studi di Milano
2Odontoiatra, reparto di Implantologia, U.O.
di Odontoiatria, IRCCS Fondazione Policlinico,
Ospedale Maggiore Ca’ Granda, Milano
2. Lindh T, Gunne J, Tillberg A, et al. A meta-analysis of implants in partial edentulism. Clin Oral Implants Res 1998;9:80-90.
3. Wyatt CC, Zarb GA. Treatment outcomes of patients with implant-supported fixed partial prostheses. Int J Oral Maxillofac Implants 1998;13:204-211.
4. Noack N, Willer J, Hoffmann J. Long-term results after placement of dental implants: Longitudinal study of 1,964 implants over 16 years. Int J Oral Maxillofac Implants 1999;14:748-755.
5. Naert I, Koutsikakis G, Duyck J, et al. Biologic outcome of implant-supported restorations in the treatment of partial edentulism. Part I: A longitudinal clinical evaluation. Clin Oral Implants Res 2002;13:381-389.
6. Chen ST, Darby IB, Reynolds EC. A prospective clinical study of non-submerged immediate implants: clinical outcomes and esthetic results. Clin Oral Implants Res 2007;18:552-562.
7. Evans CD, Chen ST. Esthetic outcomes of immediate implant placements. Clin Oral Implants Res 2008;19:73-80.
8. Juodzbalys G, Wang HL. Soft and hard tissue assessment of immediate implant placement: a case series. Clin Oral Implants Res 2007;18:237-243.
9. Bengazi F, Wennstorm JL, Lekholm U. Recession of soft tissue margin at oral implants. A two-year longitudinal prospective study. Clin Oral Impl Res 1996;7:303-310.
10. Belser UC, Buser D, Hess D, et al. Aesthetic implant restorations in partially edentulous patients – A critical appraisal. Periodontol 2000 1998;17:132-150.
11.Choquet V, Hermans M, Adriaenssens P, et al. Clinical and radiographic evaluation of the papilla level adjacent to single-tooth dental implants. A retrospective study in the maxillary anterior region. J Periodontol 2001;72:1364-1371.
12. Kois JC. Predictable single tooth peri-implant esthetics: five diagnostic keys. Compend Contin Educ Dent 2001;22:199-206.
13. Kan JY, Rungcharassaeng K, Umezu K, et al. Dimensions of peri-implant mucosa: an evaluation of maxillary anterior single implants in humans. J Periodontol 2003;74:557-562.
14.Schropp L, Wenzel A, Kostopolous L, et al. Bone healing and soft tissue contour changes following single-tooth extraction: a clinical and radiographic 12-month prospective study. Int J Periodontics Restorative Dent 2003;23:313-323.
15. Thomas JL, Hayes C, Zawaideh S. The effect of axial midline angulation on dental esthetics. Angle Orthod 2003;73:359-364.
16. Belser UC, Schmid B, Higginbottom F, et al. Outcome analysis of implant restorations located in the anterior maxilla: a review of the recent literature. Int J Oral Maxillofac Implants 2004;19(Suppl):30-42.
17. Higginbottom F, Belser UC, Jones JD, et al. Prosthetic management of implants in the esthetic zone. Int J Oral Maxillofac Implants 2004;19(Suppl):62-72.
18. Buser D, Martin W, Belser UC. Optimizing esthetics for implant restorations in the anterior maxilla: anatomic and surgical considerations. Int J Oral Maxillofac Implants 2004;19(Suppl):43-61.
19. Cardaropoli G, Lekholm U, Wennström JL. Tissue alterations at implant-supported single-tooth replacements: a 1-year prospective clinical study. Clin Oral Implants Res 2006;17:165-171.
20. Martin WC, Morton D, Buser D. Diagnostic factors for esthetic risk assessment. In: Buser D, Belser U, Wismeijer D, eds. ITI Treatment Guide, vol. 1: Implant Pink and White Esthetic Scores in Anterior Implants Volume 80, Number 1150 Therapy In The Esthetic Zone–Single-Tooth Replacements. Berlin: Quintessence Publishing, 2006:11-20.
21. Kan JYK, Rungcharassaeng K, Sclar A, et al. Effects of the facial osseous defect morphology on gingival dynamics after immediate tooth replacement and guided bone regeneration: 1-year results. J Oral Maxillofac Surg 2007;65(7 Suppl. 1):13-19.
22. Meijndert L, Meijer HJA, Stellingsma K, et al. Evaluation of aesthetics of implant-supported single-tooth replacements using different bone augmentation procedures: a prospective randomized clinical study. Clin Oral Implants Res 2007;18:715-719.
23. Charruel S, Perez C, Foti B, et al. Gingival contour assessment: clinical parameters useful for esthetic diagnosis and treatment. J Periodontol 2008;79:795-801.
24. Jensen J, Joss A, Lang NP. The smile line of different ethnic groups in relation to age and gender. Acta Medicinae Dentium Helvetica 1999;4:38-46.
25. Jemt T. Regeneration of gingival papillae after single implant treatment. Int J Periodontics Restorative Dent 1997;17:326-333.
26. Ryser MR, Block MS, Mercante DE. Correlation of papilla to crestal bone levels around single tooth implants in immediate or delayed crown protocols. J Oral Maxillofac Surg 2005;63:1184-1195.
27. Schropp L, Isidor F, Kostopoulos L, et al. Interproximal papilla levels following early versus delayed placement of single-tooth implants: a controlled clinical trial. Int J Oral Maxillofac Implants 2005;20:753-761.
28. Meijer HJA, Stellingsma K, Meijndert L, et al. A new index for rating aesthetics of implant-supported single crowns and adjacent soft tissues – The Implant Crown Aesthetic Index. Clin Oral Implants Res 2005;16:645-649.
29. Fürhauser R, Florescu D, Benesch T, et al. Evaluation of soft tissue around single-tooth implant crowns: the pink esthetic score. Clin Oral Implants Res 2005;16:639-644.
30. Gehrke P, Degidi M, Lulay-Saad Z, et al. Reproducibility of the implant crown aesthetic index – Rating aesthetics of single-implant crowns and adjacent soft tissues with regard to observer dental specialization. Clin Implant Dent Relat Res 2009;11(3):201-13.
31. Juodzbalys G, Wang HL. Soft and hard tissue assessment of immediate implant placement: a case series. Clin Oral Implants Res 2007;18:237-243.
32. Belser UC, Grutter L, Vailati F, et al. Outcome evaluation of early placed maxillary anterior single-tooth implants using objective esthetic criteria: a cross-sectional, retrospective study in 45 patients with a 2- to 4-year follow-up using pink and white esthetic scores. J Periodontol 2009;80:140-151
33. Kohal RJ, Klaus G. A zirconia implant-crown system: a case report. Int J Perio Ret Dent 2004;24:147-153
34. Voltz U, Blatsche C. Metal-free reconstruction with zirconia implants and zirconia crowns. Quintessence J Dent Tech 2004;2:324-30.
35. Blatsche C, Voltz U. Soft and hard tissue response to zirconia dioxide dental implants – a clinical study in man. Neuro Endocrin Lett 2006;27(suppl 1):69-72.
36. Mellinghoff J. Erste Klinische ergebnisse zu dentalen schraubenimplantaten aus zirkonoxid. Z Ahnartl Implantol 2006;22:288-93.
37. Oliva J, Oliva X, Oliva JD. One year follow-up of first consecutive 100 zirconia dental implants in humans: a comparison of 2 different rough surfaces. Int J Oral Maxillofac Impl 2007;22:430-435.
38. Lambrich M, Iglhaut G. Verleich der Uberlebensrate von Zirkodioxid-und titanim-plantate. Zeichshrift fur Zahnartliche Implantologie 2008;24:182-191.
39. Oliva J, Oliva X, Oliva JD. Replacement of congenitally missing maxillary permanent canine with a zirconium oxide dental implant and crown. A case report from an ongoing clinical study. Oral Surgery 2008;1:140-144.
40. Oliva J, Oliva X, Oliva JD. Zirconia implants and all-ceramic restorations for the esthetic replacement of the maxillary central incisors. Eur Journ Esthetic Dent 2008;3(2):174-185.
41. Oliva J, Oliva X, Oliva JD. Ovoid zirconia implants: anatomic design for premolar replacement. Int J Perio Rest Dent 2008;28:609-615.
42. Mombelli A, Lang NP. The diagnosis and treatment of peri-implantitis. Periodontol 2000, 1998;17:63-76.
43. Kohal RJ, Att W, Bachle M, et al. Ceramic abutments and ceramic oral implants. An update. Periodontol 2000, 2008;47:224-243
44. Andreiotelli M, Wenz H, Kohal RJ. Are ceramic implants a viable alternative to titanium implants? A systematic literature review. Clin Oral Impl Res 2009;20(4):32-47.